新生儿持续性肺动脉高压
需要理解一个核心概念:新生儿持续性肺动脉高压。

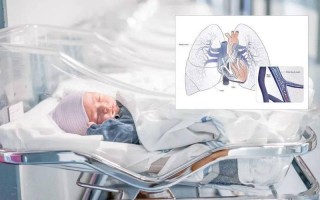
- 什么是PPHN? 在胎儿时期,胎儿的肺是“关闭”的,血液不通过肺部进行气体交换,而是通过动脉导管和卵圆孔直接进入体循环,出生后,随着第一次呼吸的建立,肺泡张开,肺血管阻力急剧下降,血液开始大量流向肺部进行氧合,动脉导管和卵圆孔功能性关闭。
- PPHN的发生: 在某些新生儿中,这种“转换”过程失败,导致肺血管阻力持续增高,甚至高于体循环,这就意味着,从右心室泵出的血液无法顺利进入肺部,而是通过未关闭的动脉导管(右向左分流)和/或卵圆孔(左向右分流),直接进入体循环,结果是,尽管新生儿吸入了高浓度氧气,但流经肺部的血液量少,血液无法有效氧合,导致严重的低氧血症,临床上表现为严重低氧、呼吸窘迫、全身青紫,且对高浓度氧疗反应不佳。
治疗目标
新生儿PPHN治疗的最终目标是:降低肺血管阻力,增加肺血流量,改善氧合,同时维持全身血压和重要器官的灌注,最终让胎儿循环模式成功过渡到新生儿循环模式。
治疗是多方面的,包括基础支持治疗、特异性药物治疗和挽救性治疗。
基础支持治疗
这是所有治疗的基础,目的是为特异性药物发挥作用创造最佳条件,并减轻心脏和肺的负担。
-
呼吸支持:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 氧疗: 目标是维持正常的氧饱和度(通常在90-95%),而不是追求过高的PaO2,过高的氧分压反而可能导致肺血管收缩。
- 机械通气: 是最常见的支持方式,医生会使用特定的通气策略来避免肺损伤,如允许性高碳酸血症(允许血液中二氧化碳水平轻度升高,因为二氧化碳有扩张肺血管的作用)和肺泡复张策略。
- 高频振荡通气: 对于常规通气效果不佳的患儿,HFOV能提供更均匀的肺通气,减少气压伤,有时效果更好。
- 一氧化氮吸入治疗: 这是目前最特异性的肺血管扩张剂,将在特异性药物中详述。
- 体外膜肺氧合: 这是最后的“救命稻草”,即“人工肺”。
-
循环支持:
- 维持血压: 使用升压药(如多巴胺、多巴酚丁胺)来维持足够的体循环压力,保证大脑、肾脏等重要器官的灌注,血压过低会加重右向左分流。
- 纠正酸中毒和电解质紊乱: 严重的酸中毒会加重肺血管收缩,需要通过改善通气或使用碳酸氢钠来纠正。
- 镇静和镇痛: 减少患儿的应激和躁动,因为应激状态会使肺血管进一步收缩,常用药物包括芬太尼、咪达唑仑等。
- 维持正常体温和血糖。
-
病因治疗:
- 积极寻找并治疗导致PPHN的原发病,如胎粪吸入综合征、肺炎、败血症、肺发育不良(如膈疝)、红细胞增多症等,治疗原发病是改善预后的关键。
特异性药物治疗
当基础治疗不足以改善氧合时,就需要使用药物来直接扩张肺动脉。
-
吸入性一氧化氮
 (图片来源网络,侵删)
(图片来源网络,侵删)- 作用机制: iNO是一种选择性肺血管扩张剂,它作用于肺血管平滑细胞,扩张肺动脉,而对体循环血管几乎没有影响,它能在不降低血压的情况下,改善肺部的血流和氧合。
- 使用指征: 对高浓度氧疗和基础治疗反应不佳的严重PPHN患儿。
- 使用方法: 通过呼吸机直接吸入,起始浓度通常为20 ppm(百万分之二十)。
- 监测与撤药: 需要严密监测氧合指数,如果治疗有效,氧合指数会下降,撤药过程必须缓慢,通常先减至5 ppm,观察4-6小时,如果氧合稳定,再停用,突然停药可能导致“反跳性肺动脉高压”。
- 副作用: 主要副作用是高铁血红蛋白血症(影响血液携氧能力)和肾毒性,需要定期监测。
-
血管扩张剂(静脉途径) 当iNO不可用或效果不佳时,会考虑使用静脉血管扩张剂,但这类药物没有选择性,在扩张肺血管的同时也会扩张体循环血管,可能导致低血压,因此需要非常谨慎地使用,并常常与升压药联用。
-
前列环素类药物:
- 依前列醇: 起效快,半衰期短,需要持续静脉泵入。
- 伊洛前列素: 作用时间稍长,也可雾化吸入。
- 曲前列环素: 作用时间更长,可以皮下或静脉给药。
-
磷酸二酯酶-5抑制剂:
- 西地那非: 通过增加cGMP(一种能舒张血管的信使分子)的水平来扩张肺血管,是目前最常用的静脉/口服肺血管扩张剂之一,通常从静脉开始,病情稳定后改为口服(万艾可)序贯治疗。
- 米力农: 也是一种PDE-3抑制剂,兼有强心和扩血管作用。
-
内皮素受体拮抗剂:
- 波生坦: 口服药物,通过阻断内皮素(一种强烈的血管收缩物质)来发挥作用,通常用于病情稳定后的长期治疗或预防复发。
-
α-受体阻滞剂:
- 酚妥拉明: 一种非选择性α受体阻滞剂,能扩张肺动脉和体动脉,常用于伴有左心衰的患儿。
-
挽救性治疗
当上述所有治疗都无效,患儿生命垂危时,会考虑使用ECMO。
- 体外膜肺氧合: 它将患儿的血液引出体外,通过一个“人工肺”(膜肺)进行氧合和排出二氧化碳,然后再输回体内,这相当于暂时替代了患儿自身的心肺功能,让严重病变的肺和心脏得到充分的休息。
- 类型:
- VV-ECMO(静脉-静脉ECMO): 只支持肺功能,心脏仍在工作,是PPHN患儿最常用的类型。
- VA-ECMO(静脉-动脉ECMO): 同时支持心肺功能,用于合并心功能衰竭的患儿。
- 风险: ECMO是一种创伤性极大的技术,有出血、感染、血栓、神经系统损伤等严重并发症,需要在有丰富经验的大型医疗中心进行。
治疗期间的监测
治疗PPHN是一个动态调整的过程,需要持续、严密的监测:
- 生命体征: 心率、血压、呼吸频率、体温。
- 血氧饱和度: 经皮监测。
- 血气分析: 监测氧分压、二氧化碳分压和pH值,指导呼吸机参数调整。
- 心脏超声: 评估肺动脉压力、心脏功能、分流方向和大小,是诊断和评估治疗效果的金标准。
- 药物浓度和副作用监测: 如监测iNO治疗中的高铁血红蛋白水平。
预后与后遗症
PPHN的预后在过去几十年里已有显著改善,但仍然是新生儿重症监护中最具挑战性的疾病之一。
- 死亡率: 在高水平医疗中心,死亡率已降至10%-20%。
- 后遗症: 部分存活患儿可能出现神经系统后遗症(如脑瘫、发育迟缓)、慢性肺疾病、听力或视力障碍等,早期诊断和积极治疗是改善预后的关键。
新生儿肺动脉高压的治疗是一个综合性的、多学科协作的“系统工程”,从最基础的生命支持,到高精尖的iNO和ECMO,每一步都需要医生根据患儿的具体情况精准决策,对于家长来说,最关键的是信任专业医疗团队,与医生保持充分沟通,并做好长期随访和康复的准备。
标签: 新生儿肺动脉高压治疗难点 新生儿肺动脉高压最新突破 新生儿肺动脉高压治疗进展