核心临床表现
呼吸系统症状(最突出和最早的表现)
这是NRDS最核心、最典型的症状群,通常在出生后2-6小时内出现,且进行性加重。
(图片来源网络,侵删)
- 呼吸急促: 这是最早、最常见的症状,表现为呼吸频率明显增快,通常>60次/分钟,严重时可达100次/分钟以上,由于肺部有效通气不足,身体试图通过加快呼吸频率来代偿。
- 呼吸困难与鼻翼扇动: 患儿表现为呼吸费力,吸气时可以看到鼻孔一张一合(鼻翼扇动),这是为了增加通气量的表现。
- 三凹征: 这是呼吸困难的重要体征,患儿在吸气时,可以看到胸骨上窝、锁骨上窝和肋间隙出现明显的凹陷,这是因为患儿需要用很大的力气才能将空气吸入肺部。
- 呻吟样呼吸: 这是一种非常具有特征性的声音,患儿在呼气时发出一种短促、高调、类似呻吟的声音,其原因是:肺部病变导致肺泡萎陷,呼气时肺泡更易塌陷,为了防止肺泡完全闭合,患儿在呼气声带关闭,待胸腔内压力足够高时再突然打开,发出呻吟声,以维持一部分功能性残气量。
- 发绀: 由于气体交换障碍,血液中氧气含量降低,导致患儿口唇、指(趾)甲床等皮肤黏膜部位出现青紫色,在给患儿吸氧后,发绀可部分缓解,但如果NRDS严重,吸氧后发绀仍不改善,提示病情危重。
- 呼吸节律不整: 可出现呼吸暂停(呼吸停止超过20秒,伴有心率减慢和皮肤青紫)或呼吸浅快、浅慢交替,甚至出现呼吸暂停。
全身症状
随着缺氧和二氧化碳潴留的加重,患儿会出现一系列全身性的表现。
- 反应差: 患儿表现为精神萎靡、嗜睡、对周围刺激反应低下。
- 面色苍白或青灰: 不仅仅是口唇发绀,整个面部都可能呈现苍白或灰暗的颜色。
- 四肢肌张力低下: 患儿四肢活动减少,肌力减弱,呈松软状态。
- 体温不稳定: 由于呼吸做功增加、吃奶减少,患儿容易出现低体温。
临床病程的四个阶段
NRDS的临床表现有一个典型的进展过程,分为四个阶段:
-
第一阶段(出生后12-24小时):
- 症状: 呼吸急促、呻吟、三凹征逐渐明显。
- 体征: 肺部听诊呼吸音可能减低,但早期可能变化不大。
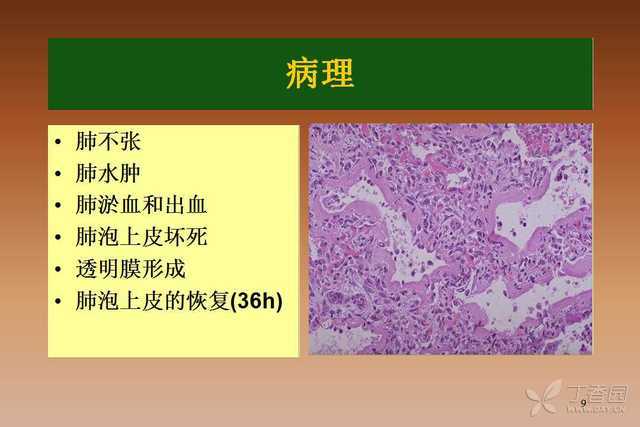
- 此阶段是病情最严重的时期,患儿缺氧和酸中毒最严重,是发生肺出血、气漏等并发症的高峰期。
-
第二阶段(出生后24-48小时):
 (图片来源网络,侵删)
(图片来源网络,侵删)- 症状: 如果没有进行有效治疗,病情会持续恶化,呼吸窘迫和发绀加重。
- 体征: 肺部听诊可听到细湿啰音(表示肺泡内有液体渗出)。
- 此阶段若能度过,病情可能开始好转。
-
第三阶段(出生后48-72小时):
- 症状: 对于存活且自身开始产生肺表面活性物质的患儿,症状会逐渐减轻,呼吸频率下降,呻吟和三凹征减轻。
- 体征: 肺部啰音可能减少。
- 这是自然恢复的转折点。
-
第四阶段(出生后72小时以后):
- 症状: 大多数患儿病情好转并进入恢复期。
- 但需注意: 如果患儿在此阶段病情再次加重,要警惕新生儿肺炎、肺出血或动脉导管未闭等并发症的发生。
辅助检查
医生除了观察临床表现,还会通过以下检查来确诊和评估病情:
-
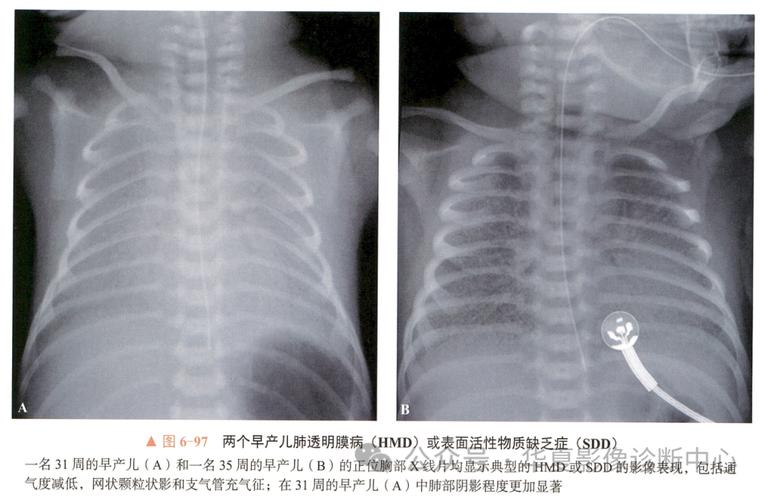
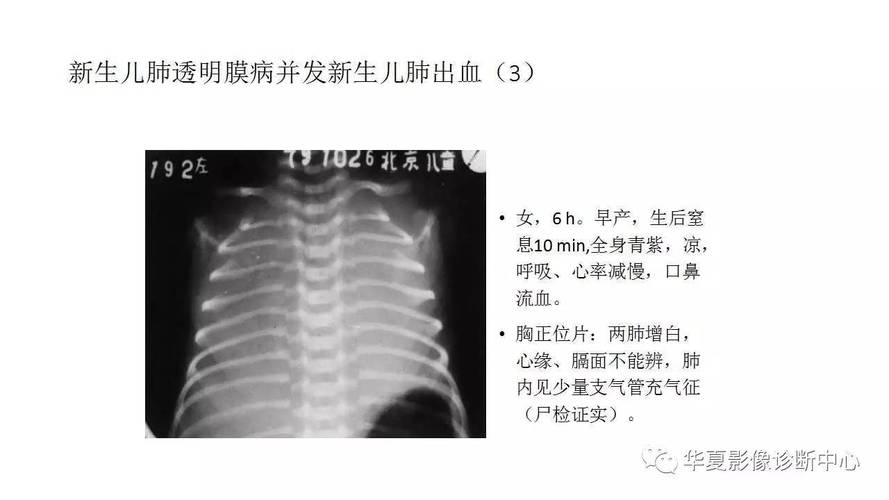
X光胸片: 这是诊断NRDS的金标准。
 (图片来源网络,侵删)
(图片来源网络,侵删)- 早期(I期): 两肺广泛颗粒网状阴影,肺充气差,支气管充气征明显。
- 中期(II期): 病变加重,呈“白肺”样改变,心影模糊,支气管充气征更显著。
- 晚期(III-IV期): 严重时,整个肺野呈均匀的致密影,即“白肺”,心影看不清,可能合并气胸、纵隔气肿等。
-
血气分析: 显示低氧血症(PaO₂降低)、高碳酸血症(PaCO₂增高)和代谢性酸中毒(pH值降低),这是NRDS患儿呼吸衰竭的直接证据。
-
实验室检查:
- 胃液泡沫试验: 简单易行的床旁筛查方法,若结果阴性或(+),提示肺表面活性物质缺乏的可能性大。
- 肺表面活性物质测定: 通过气管吸引物检测,是确诊的直接方法,但因有创,不常用。
新生儿肺透明膜病的临床表现可以概括为:“早、快、重、三凹呻吟”。
- 早: 生后2-6小时内出现。
- 快: 病情进展迅速,进行性加重。
- 重: 表现为严重的呼吸困难和缺氧。
- 三凹呻吟: 典型的三凹征和呻吟样呼吸是其标志性体征。
如果新生儿(尤其是早产儿)出现上述表现,应立即就医,因为NRDS是新生儿期危重症,需要及时诊断和给予肺表面活性物质替代治疗及呼吸支持等综合救治,以降低死亡率和并发症风险。
标签: 新生儿肺透明膜病症状表现 早儿肺透明膜病典型体征 新生儿透明膜病临床表现
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。