以下是关于新生儿窒息的护理诊断及对应措施的详细梳理,遵循“护理诊断-相关因素/预期目标-护理措施”的逻辑,力求清晰、全面且具有临床指导意义。
(图片来源网络,侵删)
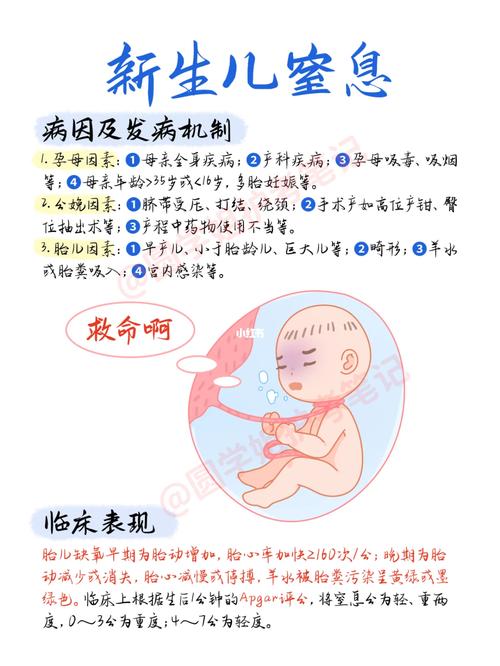
新生儿窒息概述
新生儿窒息是指由于产前、产时或产后的各种因素,导致胎儿或新生儿缺氧、高碳酸血症和酸中毒,并由此引起一系列病理生理改变的综合征,它是新生儿死亡和伤残的主要原因之一,护理的核心目标是:维持生命体征稳定、保证气体交换、预防并发症、促进神经功能恢复、提供家庭支持。
主要护理诊断及措施
诊断1:气体交换受损
-
相关因素/预期目标:
- 相关因素: 与呼吸道阻塞(如羊水、胎粪吸入)、呼吸中枢受抑制(如宫内窘迫、药物影响)、肺发育不成熟(如RDS)、胸廓活动受限等有关。
- 预期目标: 患儿维持有效的自主呼吸,血气分析结果在正常范围,血氧饱和度(SpO2)稳定在90%-95%之间,无发绀。
-
护理措施:
-
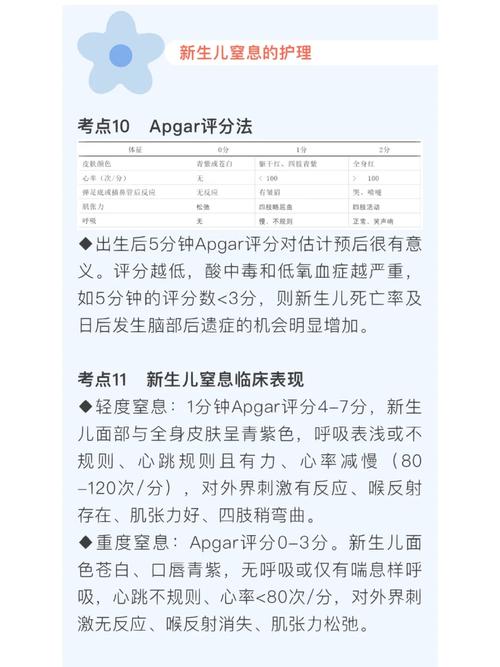
立即清理呼吸道:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 胎儿娩出后: 在肩娩出前,用吸球或吸管迅速清理口、鼻、咽部的黏液和羊水,如为胎粪污染且新生儿有活力(有呼吸或哭声、肌张力好),则不需进行气管内吸引;如无活力,则应立即进行气管插管并彻底吸净气道内胎粪。
- 复苏后: 保持呼吸道通畅,定时翻身、拍背、吸痰,防止分泌物堵塞。
-
氧疗与呼吸支持:
- 监测: 持续监测经皮血氧饱和度(SpO2)和心率,遵医嘱进行血气分析。
- 给氧方式: 根据患儿缺氧程度选择合适的给氧方式。
- 轻度缺氧: 可采用鼻导管、面罩或头罩吸氧。
- 中重度缺氧或呼吸衰竭: 遵医嘱给予持续气道正压通气,以增加功能残气量,防止肺泡萎陷。
- CPAP无效或病情加重: 需要气管插管,连接呼吸机进行机械通气。
- 氧疗管理: 遵医嘱调节氧浓度,目标是维持SpO2在90%-95%,避免高氧血症导致的视网膜病变(ROP)和氧中毒。
-
病情观察:
- 密切观察患儿的呼吸频率、节律、深浅度,有无呼吸困难、三凹征(吸气时胸骨上窝、肋间隙、剑突下凹陷)、呻吟、鼻煽等。
- 观察皮肤颜色,尤其是口唇、甲床有无发绀。
-
诊断2:体温调节无效
-
相关因素/预期目标:
- 相关因素: 与缺氧导致产热减少、环境温度低、皮下脂肪薄、体温调节中枢功能不成熟等有关。
- 预期目标: 患儿体温维持在5℃ - 37.5℃的稳定范围内。
-
护理措施:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 保暖:
- 将患儿置于远红外辐射抢救台上,便于抢救和保暖,同时能精确控制环境温度。
- 对于病情稳定但仍需保暖的患儿,可放入暖箱中。
- 使用塑料膜包裹(尤其适用于早产儿),减少体表热量散失。
- 环境控制:
- 保持室内温度在22℃ - 26℃,湿度在55% - 65%。
- 避免不必要的开放和操作,减少对流散热。
- 体温监测:
- 使用腋温或肛温探头持续监测体温,并根据体温调节暖箱或辐射台的温度。
- 保暖:
诊断3:组织灌注无效
-
相关因素/预期目标:
- 相关因素: 与缺氧、酸中毒导致心肌功能受损、心输出量下降、周围血管收缩等有关。
- 预期目标: 患儿心率、血压维持在正常范围,末梢温暖、毛细血管充盈时间<3秒,尿量正常。
-
护理措施:
- 生命体征监测:
- 持续心电监护,密切监测心率、心律、血压。
- 观察皮肤颜色、温度和湿度,注意有无苍白、花纹、发绀。
- 触摸足背动脉或桡动脉的搏动强度。
- 监测循环功能:
- 监测尿量: 这是反映肾灌注的重要指标,留置尿管,准确记录每小时尿量,要求>1ml/kg/h。
- 监测中心静脉压: 如有深静脉置管,遵医嘱监测CVP,指导液体管理。
- 建立静脉通路:
- 迅速建立可靠的静脉通路(如脐静脉插管或外周静脉留置针),遵医嘱给予扩容、血管活性药物(如多巴胺)等,以维持有效循环血量。
- 纠正酸中毒:
- 遵医嘱给予碳酸氢钠等药物纠正代谢性酸中毒,改善心肌收缩力。
- 生命体征监测:
诊断4:有感染的风险
-
相关因素/预期目标:
- 相关因素: 与缺氧导致机体免疫力下降、皮肤黏膜屏障功能受损、侵入性操作(如吸痰、插管)有关。
- 预期目标: 患儿住院期间无感染发生,血常规、C反应蛋白等感染指标正常。
-
护理措施:
- 严格无菌操作:
- 接触患儿前、后必须严格手卫生。
- 进行吸痰、脐部护理等操作时,严格遵守无菌技术原则。
- 保护性隔离:
- 将患儿置于单间隔离或暖箱内,减少人员流动和探视。
- 工作人员进入病房需穿戴隔离衣、帽、口罩、手套。
- 皮肤与黏膜护理:
- 保持皮肤清洁干燥,尤其是腋下、腹股沟等皱褶处。
- 做好脐部护理,每日用碘伏消毒,预防脐炎。
- 保持口腔清洁,可用生理盐水棉签湿润口腔。
- 病情观察:
- 密切观察有无感染迹象,如体温波动、反应变差、不吃不哭、黄疸加深、皮肤出现脓点等。
- 遵医嘱使用抗生素,并观察疗效。
- 严格无菌操作:
诊断5:有受伤的风险
-
相关因素/预期目标:
- 相关因素: 与缺氧导致的抽搐、躁动、意识障碍、医疗操作(如频繁翻身、固定)有关。
- 预期目标: 患儿住院期间无皮肤损伤、无坠床、无管路脱出。
-
护理措施:
- 安全防护:
- 对于有抽搐或躁动的患儿,使用保护性约束(如手套式约束),并定时松开,观察血液循环,防止皮肤压伤。
- 拉上床栏,防止坠床。
- 管路护理:
- 妥善固定各种管路(如气管插管、胃管、尿管、静脉通路),避免扭曲、受压、脱出。
- 翻身、移动患儿时,先妥善安置好管路。
- 环境安全:
- 暖箱或辐射台的护栏要拉好,避免患儿碰撞硬物。
- 操作动作轻柔,避免不必要的刺激。
- 安全防护:
诊断6:营养失调:低于机体需要量
-
相关因素/预期目标:
- 相关因素: 与缺氧导致胃肠功能紊乱(如喂养不耐受、坏死性小肠结肠炎风险)、能量消耗增加、吸吐无力等有关。
- 预期目标: 患儿体重稳定增长,每日摄入足够的热量和液体,无脱水、电解质紊乱。
-
护理措施:
- 喂养支持:
- 早期开奶: 病情稳定后,遵医嘱尽早开始微量肠道内喂养(如母乳或配方奶1-2ml/次),促进胃肠功能成熟。
- **观察喂养耐受性
- 喂养支持:
标签: 新生儿窒息护理要点 新生儿窒息急救护理措施 新生儿窒息护理诊断要点
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。