核心诊断标准(满足任何一条即可高度怀疑)
在临床上,医生通常会根据以下几个核心标准来判断黄疸是否为“病理性”,这些标准是基于黄疸出现的时间、程度、速度和持续时间来界定的。

(图片来源网络,侵删)
黄疸出现时间过早
- 标准: 出生后 24小时内 出现黄疸。
- 解读: 这是最重要、最特异的病理性黄疸指标,生理性黄疸通常在出生后2-3天出现,24小时内出现黄疸,意味着胆红素生成速度极快,必须立即查找病因,常见于母子血型不合(如ABO溶血)、G6PD缺乏症(蚕豆病)、先天性溶血、感染等。
黄疸程度过重(血清胆红素水平过高)
- 标准: 血清总胆红素(TSB)水平超过相应日龄的95百分位(或小时-specific nomogram上的危险线)。
- 解读:
- 足月儿: 总胆红素 > 9 mg/dL (221 μmol/L)。
- 早产儿: 总胆红素 > 15 mg/dL (257 μmol/L)。
- 更精确的判断: 医生会使用“小时-胆红素列线图”(Hour-Specific Nomogram),这个图表根据婴儿的胎龄、出生后小时数和是否存在高危因素,来判断胆红素水平处于哪个区间(高危、中危、低危),如果处于高危区,即使数值未到12.9 mg/dL,也需要积极干预。
- 上升速度过快: 每小时上升 > 5 mg/dL (85 μmol/L),或每24小时上升 > 5 mg/dL (85 μmol/L)。
黄疸持续时间过长
- 标准:
- 足月儿: 黄疸持续时间 > 2周 (14天)。
- 早产儿: 黄疸持续时间 > 3-4周。
- 解读: 超过这个时间,黄疸仍未消退,提示可能存在肝肠循环增加、肝脏处理胆红素能力下降或胆道梗阻等问题,如母乳性黄疸、感染、甲状腺功能减低、胆道闭锁等。
黄疸进展速度快或程度重,伴有临床表现
- 标准: 皮肤黄染迅速蔓延至四肢及手足心,或出现任何以下伴随症状:
- 神经系统症状: 精神萎靡、嗜睡、尖声哭叫、吸吮无力、角弓反张、惊厥等(警惕胆红素脑病)。
- 其他系统症状: 发热、呕吐、腹胀、肝脾肿大、体重不增或下降等。
黄疸退而复现
- 标准: 黄疸一度减轻或消退后,再次出现或加重。
- 解读: 这强烈提示存在持续病因,如感染、母乳性黄疸、溶血病等。
确诊后的病因诊断流程
一旦确诊为病理性黄疸,接下来的关键步骤是寻找病因,因为不同的病因,治疗方案和预后截然不同,医生会系统性地进行排查。
第一步:详细询问病史和体格检查
- 病史:
- 母亲因素: 血型、孕期有无感染、妊娠期高血压、糖尿病、用药史等。
- 分娩因素: 是否有产程延长、胎膜早破、羊水污染等。
- 新生儿因素: 出生体重、胎龄、有无窒息、头皮血肿、喂养情况(母乳/配方奶)、大小便颜色(非常重要!大便颜色变浅或白陶土色是胆道梗阻的警示信号)、有无家族遗传病史(如G6PD缺乏)。
- 体格检查:
- 评估黄疸程度: 在自然光下观察皮肤黄染范围。
- 一般状况: 精神状态、反应、呼吸、心率。
- 查体重点: 有无肝脾肿大、头颅血肿、皮肤瘀斑、脐部感染等。
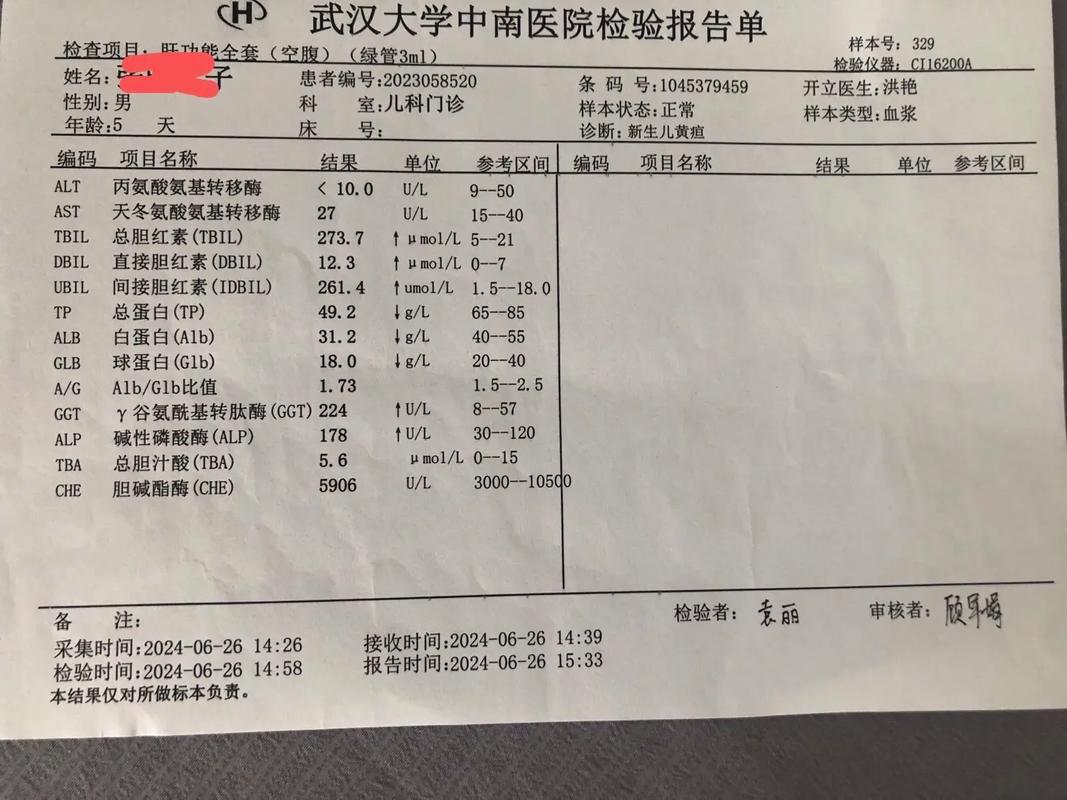
第二步:实验室检查
这是寻找病因的核心手段。
| 检查项目 | 目的 | 常见异常及提示的病因 |
|---|---|---|
| 血清总胆红素 | 确认黄疸程度和判断是否需要光疗/换血。 | >12.9 mg/dL (足月儿) |
| 血清直接胆红素 | 鉴别诊断的关键! 判断是“非结合胆红素升高型”还是“结合胆红素升高型”。 | 直接胆红素 > 1-2 mg/dL 或总胆红素的20%,提示肝细胞损伤或胆道梗阻。 |
| 血常规 + C反应蛋白 | 判断有无溶血和感染。 | 溶血: 红细胞计数、血红蛋白降低,网织红细胞、有核红细胞升高。感染: 白细胞计数异常,CRP升高。 |
| 血型 + 抗人球蛋白试验 | 诊断母子血型不合溶血。 | ABO或Rh血型不合,Coombs试验阳性。 |
| G6PD酶活性测定 | 诊断G6PD缺乏症(蚕豆病)。 | 酶活性显著降低。 |
| 肝功能 | 评估肝脏功能。 | ALT、AST升高提示肝细胞损伤。 |
| 甲状腺功能 | 筛查先天性甲状腺功能减低症。 | TSH升高,T4降低。 |
| 血培养 | 明确是否存在败血症。 | 培养出致病菌。 |
第三步:影像学检查
- 腹部B超:
- 目的: 评估肝脏、胆囊、胆管结构。
- 关键发现: 如果胆囊未显影或充盈不佳,高度怀疑胆道闭锁,同时可观察肝脏大小、回声及有无肝外胆管扩张。
- 其他: 如怀疑颅内病变,可进行头颅MRI或CT(评估胆红素脑脑病)。
几种常见病理性黄疸的鉴别要点
| 疾病名称 | 黄疸出现时间 | 黄疸特点 | 实验室检查关键点 | 其他特征 |
|---|---|---|---|---|
| ABO溶血病 | 24小时内,多见于O型母亲A/B型婴儿 | 进展迅速,程度重,可伴贫血、肝脾大 | Coombs试验阳性,TSB升高,网织红细胞升高 | 可有胎儿水肿(严重时) |
| G6PD缺乏症 | 24小时内或接触氧化剂(如蚕豆、某些药物)后 | 可突然加重,呈“溶血性”黄疸 | G6PD酶活性显著降低 | 有家族史,可诱发因素 |
| 母乳性黄疸 | 多在4-7天出现,持续时间长 | 程度可重,但婴儿一般状况好,吃睡正常 | 直接胆红素不高或轻度升高,停母乳后黄疸迅速下降是诊断金标准 | 排除其他病因后诊断 |
| 感染性黄疸 | 不定,可早可晚 | 程度不一,常伴有感染中毒症状 | 血常规、CRP、血培养异常,TSB可升高或直接胆红素升高 | 可有发热、反应差、吃奶差 |
| 胆道闭锁 | 生后2周左右出现,逐渐加深,颜色暗黄 | 持续不退,大便颜色变浅(白陶土色),尿色深黄 | 直接胆红素显著升高,B超胆囊不显影 | 肝脏进行性肿大,后期出现肝硬化 |
总结与家长须知
- 及时就医是关键: 一旦发现新生儿在24小时内出现黄疸,或黄疸程度非常重(手脚心都黄了),或黄疸超过2周不退,必须立即就医,不要等待或自行处理。
- 遵从医嘱,完善检查: 医生会根据情况开具必要的检查,家长应积极配合,这些检查对于明确诊断、制定正确治疗方案至关重要。
- 不要轻易停母乳: 如果怀疑是母乳性黄疸,千万不要自行停母乳,必须在医生指导下进行诊断性治疗(如暂停母乳24-72小时观察),因为母乳是婴儿最好的食物。
- 关注精神状态: 观察宝宝的精神反应、吃奶情况和大小便,如果出现嗜睡、尖哭、拒奶、大便颜色变白等情况,要立即告知医生。
- 积极配合治疗: 确诊病理性黄疸后,治疗手段包括光疗(蓝光治疗)、药物治疗(如肝酶诱导剂、白蛋白)和换血疗法(用于极重度或发生胆红素脑病风险极高时),家长应理解治疗的必要性和安全性。
新生儿病理性黄疸的确诊是一个严谨的医学过程,需要专业医生结合临床和辅助检查综合判断,家长能做到的就是密切观察、及时就医、信任并配合医生。
(图片来源网络,侵删)
标签: 新生儿病理性黄疸诊断标准 新生儿黄疸确诊具体条件 新生儿病理性黄疸诊断依据
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。