早产儿相关原因(最主要的原因)
早产儿,特别是胎龄小于32周、体重低于1500克的极低出生体重儿,是颅内出血的最高危人群,这主要与他们不成熟的脑部和血管发育有关。
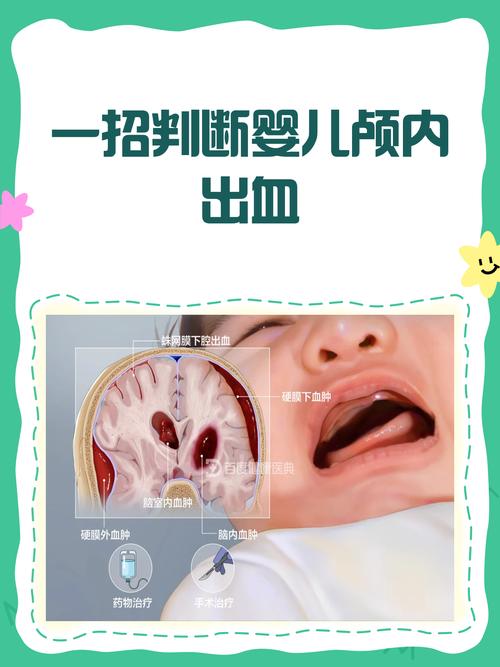
(图片来源网络,侵删)
- 脑室-脑室周围出血
- 核心原因: 脑室周围-脑室内出血是早产儿最常见的颅内出血类型,其根本原因是胚胎基质血管的存在和脆弱。
- 胚胎基质血管是什么? 在胎儿发育的早期,大脑某些区域(如尾状核头部附近)有一团富含血管但缺乏支持组织(如胶质细胞)的原始血管网,称为胚胎基质,这些血管非常脆弱,像一团“烂糊糊的血管团”。
- 为什么容易出血? 随着胎龄增大,这些本该退化的血管在足月儿中已经消失,但在早产儿中依然存在,它们缺乏正常的支撑结构,对压力变化极其敏感,在分娩过程中或出生后,任何轻微的压力波动(如缺氧、酸中毒、血压不稳)都可能导致这些脆弱的血管破裂出血。
- 诱发因素:
- 缺氧和酸中毒: 这是导致血管破裂的最常见诱因,缺氧会使脑血管自动调节功能受损,血压剧烈波动,冲击脆弱的血管。
- 血压波动: 出生时的应激反应、呼吸机的使用、快速的液体输入等都可能导致血压突然升高或降低,成为“压垮骆驼的最后一根稻草”。
- 产伤: 虽然早产儿通常体重较轻,产伤不是主要原因,但困难的分娩或使用产钳、胎头吸引器等助产工具仍可能增加风险。
- 核心原因: 脑室周围-脑室内出血是早产儿最常见的颅内出血类型,其根本原因是胚胎基质血管的存在和脆弱。
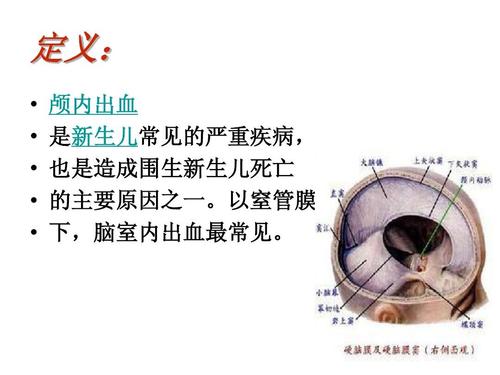
足月儿相关原因
足月儿(尤其是大于胎龄儿或巨大儿)的颅内出血类型和原因与早产儿不同,更多与机械性损伤和凝血功能障碍有关。
-
硬膜下出血
- 核心原因: 产伤。
- 发生机制: 足月儿,尤其是那些头盆不称、胎位异常(如臀位)、产程过快或使用助产工具的婴儿,在通过产道时,头部可能会受到过度的牵拉、挤压或旋转,这会导致桥静脉(连接大脑表面静脉和硬脑膜窦的血管)撕裂出血,这些静脉在新生儿期相对较长且固定,容易受伤。
- 表现: 出血可能发生在出生后数小时甚至数天,可能出现惊厥、嗜睡、呼吸异常、前囟门张力增高等。
-
蛛网膜下腔出血
- 原因: 也可能与轻微的产伤有关,导致大脑表面小血管破裂。窒息缺氧也是一个重要原因,缺氧会使脑血管通透性增加,甚至导致破裂。
- 特点: 这是新生儿期第二常见的出血类型,在足月儿中相对多见,多数预后良好,少量出血可能无症状。
-
脑实质出血
 (图片来源网络,侵删)
(图片来源网络,侵删)- 原因: 可由严重缺氧、产伤或先天性血管畸形(如动静脉畸形)引起,出血点位于大脑组织内部。
其他常见危险因素(早产儿和足月儿都可能存在)
这些因素会增加上述任何一种类型出血的风险。
-
凝血功能障碍
- 围产期窒息/缺氧: 严重缺氧会消耗大量的凝血因子,并可能引发弥散性血管内凝血,这是一种全身性的凝血功能紊乱,极易导致出血。
- 母亲因素: 母亲在怀孕期间患有影响凝血的疾病(如妊娠期高血压、肝病),或使用了某些药物(如抗凝药、阿司匹林),导致新生儿出生时凝血功能异常。
- 遗传性疾病: 如血友病等,较为罕见。
-
其他疾病和医疗操作
- 新生儿出血症: 由于维生素K缺乏导致凝血因子II、VII、IX、X合成不足,引起出血,虽然现在普遍接种了维生素K,但在一些偏远地区或特殊情况(如母亲使用抗癫痫药)下仍可能发生。
- 呼吸支持: 使用呼吸机(尤其是高频振荡通气)时,气压过高或波动过大可能对肺部和颅内血管造成压力,增加出血风险。
- 快速扩容: 短时间内大量输液可能导致血压急剧升高,诱发出血。
总结与预防
| 出血类型 | 好发人群 | 主要原因 |
|---|---|---|
| 脑室-脑室内出血 | 早产儿(尤其是<32周) | 脑胚胎基质血管脆弱 + 缺氧/血压波动 |
| 硬膜下出血 | 足月儿(巨大儿、难产儿) | 产伤导致桥静脉撕裂 |
| 蛛网膜下腔出血 | 足月儿多见 | 轻微产伤、缺氧 |
| 脑实质出血 | 早产儿和足月儿均可 | 严重缺氧、产伤、血管畸形 |
| 硬膜外出血 | 足月儿 | 严重产伤导致动脉破裂(较少见) |
如何预防?
(图片来源网络,侵删)
- 预防早产: 这是预防早产儿颅内出血最根本的措施。
- 孕期保健: 做好产前检查,及时发现并处理高危妊娠(如妊娠高血压、糖尿病)。
- 规范的分娩处理: 产科医生应严格掌握助产指征,避免不必要的产伤,对于高危分娩,应做好新生儿复苏准备。
- 新生儿监护: 对高危新生儿(尤其是早产儿)应进行密切监护,维持稳定的生命体征,避免缺氧和血压剧烈波动。
- 维生素K预防: 所有新生儿出生后都应常规肌内注射维生素K1,以预防新生儿出血症。
- 谨慎的医疗操作: 在使用呼吸机、输液等医疗手段时,应遵循精细化、个体化的原则,避免医源性损伤。
重要提示: 如果新生儿出现异常哭闹、嗜睡、拒奶、呕吐(尤其是喷射性呕吐)、抽搐、呼吸不规则、前囟门明显膨隆等情况,家长应立即带孩子就医,以免延误病情。
版权声明:除非特别标注,否则均为本站原创文章,转载时请以链接形式注明文章出处。






